
69
TÉTANOS: REVISIÓN A PROPÓSITO DE UN CASO CLÍNICO
EN COTOPAXI – ECUADOR
Gloria García Heredia*
Hospital IESS Latacunga - Cotopaxi.
Médico Especialista en Medicina Interna.
Devengante de Beca del Posgrado de Medicina Interna
de la Universidad Central del Ecuador.
*gloriagarciaheredia@gmail.com
R
esumen
A
bstract
El tétanos es una enfermedad infecciosa aguda, grave y potencialmente mortal que afecta al sistema
nervioso. Es causada por una neurotoxina denominada tetanospasmina producida por la bacteria
Clostridium tetani. Esta infección es infrecuente y no es contagiosa; sin embargo sigue afectando
ocasionalmente a nuestra población. Se presenta el caso clínico de una paciente de 65 años de edad
quien ingresó al Hospital General IESS de Latacunga, provincia de Cotopaxi, por lesión postraumá-
tica en pierna izquierda y diez días después, presentó tétanos generalizado. La paciente desconocía
su historial de inmunizaciones de la infancia y en la edad adulta nunca recibió vacuna antitetánica.
Palabras claves: tétanos, Clostridium tetani, tetanospasmina, toxoide antitetánico, inmunizaciones
Tetanus: A
Clinical
Case
Review
In
Cotopaxi
- Ecuador
Inicialmente se manifestó con disfagia y trismus y 24 horas después evolucionó con un aumento
del tono muscular generalizado y compromiso de musculatura respiratoria, por lo que fue ingresada
en la Unidad de Cuidados Intensivos en donde permaneció seis semanas; fue manejada con inmuno-
globulina antitetánica, toxoide antitetánico, antibioticoterapia, relajantes musculares y tratamiento
de soporte. La herida sobreinfectada requirió injerto de piel luego de lo cual alcanzo recuperación
completa. A propósito de este caso, se realizó una breve actualización de la literatura sobre esta pa-
tología de presentación infrecuente, por la inmunización sistemática incluida en la estrategia nacional
de inmunizaciones, que tiene una letalidad aproximada del 30%.
Tetanus is an acute, serious and life-threatening infectious disease that affects the nervous system. It
is caused by a neurotoxin called tetanospasmin produced by the bacterium Clostridium tetani. This
infection is infrequent and is not contagious ; but it still occasionally affects our population .
The
clinical case of a 65-year-old patient, who was admitted to the IESS General Hospital of Latacunga,
province of Cotopaxi, due to a post-traumatic injury in the left leg and ten days later, she developed
generalized tetanus , is presented .
The patient was unaware of her history of childhood immuni
zations and never received tetanus vaccine as an adult. Initially the patient
exhibited
with dyspha-
gia and trismus and 24 hours later it evolved with an increase in generalized muscle tone and respi-
ratory muscle compromise, so she was admitted to the Intensive Care Unit where she remained for
six weeks. She was given antitetanus immunoglobulin, tetanus antitoxin, antibiotic therapy, muscle
relaxants and supportive treatment. The superinfected wound required skin graft after which it achie-

70
Revista Cientíca
ved full recovery. Regarding this case, a brief update of the literature about this unusual pathology
was made, due to the systematic immunization included in the national immunization strategy, which
has a fatality rate around 30%.
Keywords: Tetanus, Clostridium tetani, anti-tetanospasmin, tetanus antitoxin, immunizations.
Fecha de recepción: 24-07-2018 Fecha de aceptación: 20-09-2018
I. INTRODUCCION
El tétanos es una enfermedad neuromuscular, causada por
una neurotoxina sintetizada por Clostridium tetani. Los
bacilos tetánicos forman esporas duraderas que crecen en
el suelo y las heces de los animales y permanecen viables
por años, las que generalmente ingresan al organismo a
través de heridas contaminadas o pequeñas abrasiones en
la piel (1). El periodo de incubación va de 3 a 21 días y se
relaciona inversamente con el pronóstico y la mortalidad.
Una vez en los tejidos, las esporas se convierten en formas
vegetativas que se multiplican y produce tetanospasmina,
esta toxina tetánica inhibe la liberación presináptica de los
neurotransmisores GABA y glicina por lo que no hay in-
hibición de las motoneuronas, lo cual se maniesta como
un aumento de la actividad y del tono muscular ocasio-
nando los espasmos, cuando existe compromiso del siste-
ma nervioso autónomo existe una situación de predominio
simpático. El efecto patogénico mayor de la neurotoxina
ocurre desde el tronco del encéfalo y médula espinal, utili-
zando el sistema de transporte axonal retrógrado (2).
“El principal factor de riesgo para adquirir una infec-
ción por Clostridium tetani es no haber recibido la va-
cunación con el toxoide tetánico durante la infancia o no
haber recibido las dosis de recuerdo posteriores. Otros
factores de riesgo son: edad mayor de 65 años, tener he-
ridas crónicas, la diabetes, el consumo de drogas por vía
intravenosa, quemaduras, incisiones quirúrgicas. Aunque
también puede aparecer después de heridas comunes o
incluso no evidentes. La infección también puede pro-
ducirse en el útero después del parto y en el ombligo del
recién nacido” (3).
La incidencia de la enfermedad se relaciona directamente
con el nivel de inmunidad y de vacunación de la pobla-
ción, lo que de forma indirecta evalúa la ecacia de los
esfuerzos preventivos, para lo cual tenemos los siguien-
tes antecedentes:
- En el Ecuador, en 1977 se creó el Programa Ampliado
de Inmunizaciones con BCG, OPV, DPT (Difteria, Téta-
nos, Tosferina) se inició en tres provin-
cias y para 1978 la totalidad de provin-
cias se incorporaron a este programa.
- En el 2003 se incorporó la vacuna pen-
tavalente, al esquema regular (DPT+H-
B+Hib) a n de prevenir la difteria, té-
tanos, tosferina, hepatitis B; meningitis
y neumonías bacterianas.
- En el 2010 se incluyó la vacuna DT
(toxoide diftérico en dosis baja, toxoide
antitetánico) para hombres.
- La política de vacunación para evitar
tétanos neonatal incluye el esquema
completo de vacunación en mujeres en
edad fértil y en embarazadas (4).
- Según el informe SIVE ALERTA del
Ministerio de Salud Pública del Ecua-
dor hasta la última semana epidemioló-
gica (número 52) del año 2017 se noti-
caron un total de 59 casos de Tétanos.
Las provincias que noticaron casos son
Manabí, Pichincha, Guayas, Esmeral-
das, Cotopaxi, El Oro, Orellana, Azuay,
Chimborazo, Imbabura, Pastaza, Ga-
lápagos, Loja, Napo y Tungurahua (5).
Presentamos el caso de una paciente
adulta sexagenaria que presentó la for-
ma generalizada del tétanos, por ser una
patología infrecuente que persiste aun
en nuestro país y que está sujeta a vigi-
lancia epidemiológica.
II. CASO CLÍNICO
Paciente femenina de 65 años de edad,
nacida en San Buenaventura – Latacun-
ga, provincia de Cotopaxi y residente en
San Silvestre – Latacunga (Cotopaxi)
Número 20 Vol. 2 (2018)
ISSN 2477-9105

71
casada, de instrucción primaria incom-
pleta (tercero de básica). Ocupación
quehaceres domésticos. Sin alergias co-
nocidas y sin antecedentes clínicos de
importancia.
El 29 julio del 2017 fue traída al servi-
cio de emergencias del Hospital IESS
Latacunga, en ambulancia de los bom-
beros, luego de sufrir atropellamien-
to por un automóvil en el sector San
Silvestre; mientras cruzaba la calle. Al
arribo reere dolor en tobillo izquierdo
de gran intensidad e imposibilidad fun-
cional. El examen físico de ingreso se
menciona signos vitales en parámetros
normales. A nivel de tobillo izquierdo
se describe una zona de edema y equi-
mosis en la cara anterior y lateral, con
pequeñas escoriaciones locales, llenado
capilar < 2 segundos, sistema neurovas-
cular conservado. En la radiografía de
tobillo izquierdo: se evidencia fractura
suprasindesmal de peroné conminuta
y desplazada, fractura de maléolo ti-
bial por lo cual colocan valva de yeso.
El 31 de julio del 2017 se retira la val-
va de yeso presentando en ese momento
edema y ictenas en tobillo izquierdo,
por lo que el servicio de Traumatología
programa limpieza quirúrgica. El 02 de
agosto del 2017 se coloca tracción trasn
- calcáneo. El 03 de agosto del 2017 co-
locan clavo steiman en quirófano.
El 08 de agosto del 2017 la paciente
reere disfagia, inicialmente a sólidos
y posteriormente a líquidos. El 09 de
agosto del 2017, es valorada por Medi-
cina Interna, en donde se evidencia tris-
mus, por lo que se indica inmunización
con toxoide antitetánico. En las horas si-
guientes la paciente presenta dolor y ri-
gidez de nucal, durante la noche, el tris-
mus se intensica. La mañana del 10 de
agosto del 2017 la paciente tiene rigidez
y espasmos generalizados, que pronto
progresan llegando al compromiso ven-
tilatorio, por lo que se prescribe inmu-
noglobulina antitetánica con solicitud
al Ministerio de Salud Pública con sede
Latacunga. La paciente presento parada
respiratoria que requirió intubación de secuencia rápida
en la que se administró, un relajante muscular, rocuro-
nio, para lograr tracción de mandíbula por el trismus
que presentó, después de este evento la paciente ingreso
a Unidad de Cuidados Intensivos. Para ese momento la
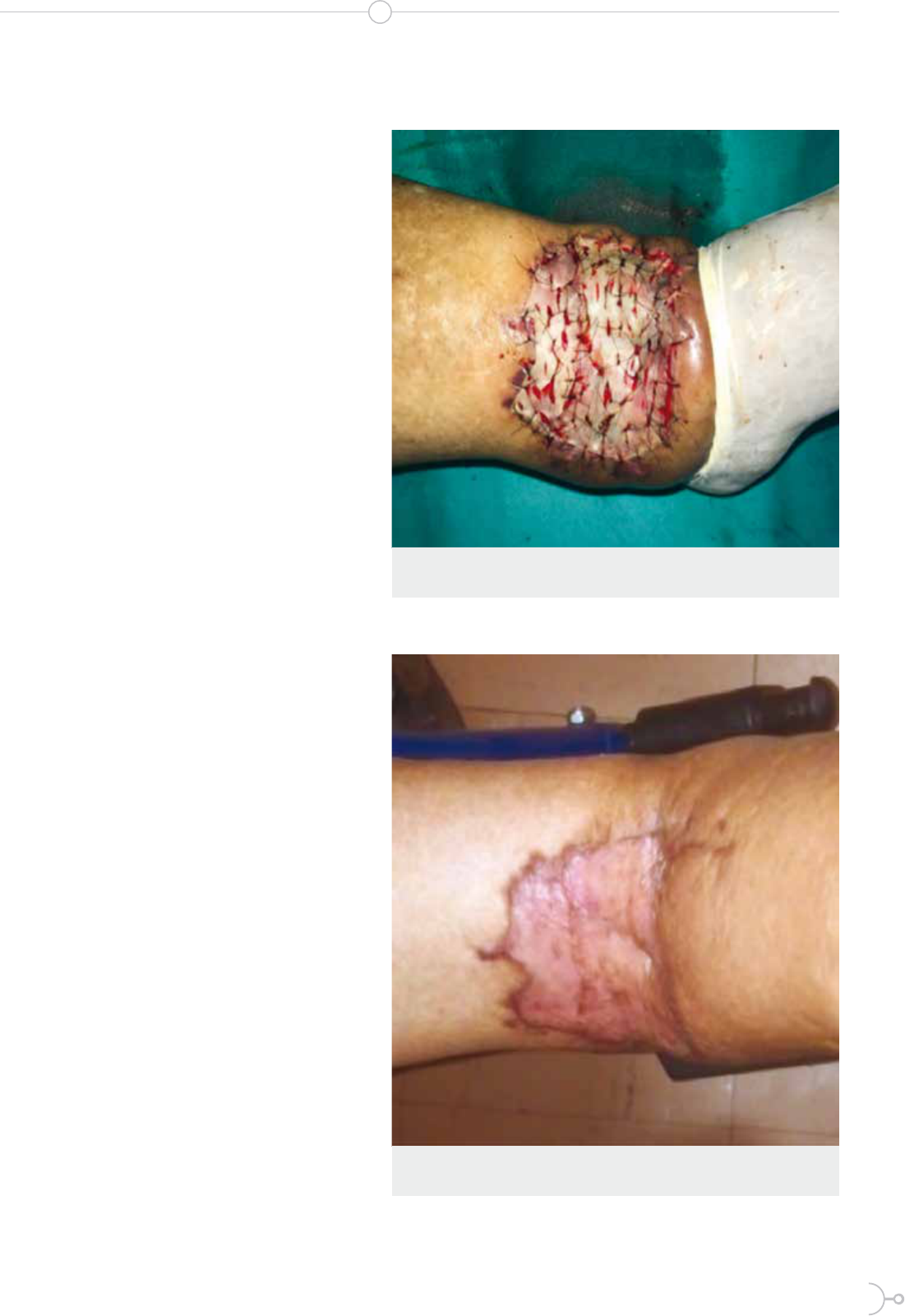
pierna izquierda a nivel de la región anterior del tobillo,
presentó una herida de aproximadamente 5 cm de diá-
metro de bordes irregulares con secreción serohemática.
La indicación de la administración de inmunoglobulina
antitetánica en dosis de 2000 unidades intramusculares
se hizo efectiva durante las primeras horas de la estancia
en Terapia Intensiva. Dentro del manejo descrito se apli-
caron medidas de soporte, así como la administración de
relajantes musculares y antibioticoterapia consistente en
Metronidazol intravenoso.
En cuanto al manejo de Traumatología requirió artrode-
sis de la fractura de pilón tibial y osteosíntesis con placa
de fractura en peroné izquierdo. En cuanto a la herida en
tobillo izquierdo, se realizaron múltiples limpiezas qui-
rúrgicas en las que se tomaron varios cultivos de secre-
ción de la herida, todos los cultivos se reportaron como
negativos; sin desarrollo de patógenos. Cursó con com-
plicaciones como hipotensión y sobreinfección de la he-
rida, la paciente permaneció 47 días en Terapia Intensi-
va en donde la recuperación fue paulatina; restaurándose
la autonomía ventilatoria y logrando remisión completa
de los espasmos musculares. Egresó de Terapia Intensiva
el 25 de septiembre del 2017 pero no se logró cicatri-
zación satisfactoria de la herida de tobillo izquierdo; la
misma que llegó a involucrar parcialmente el dorso del
pie ipsilateral, por lo que el 11 de octubre del 2017 Ci-
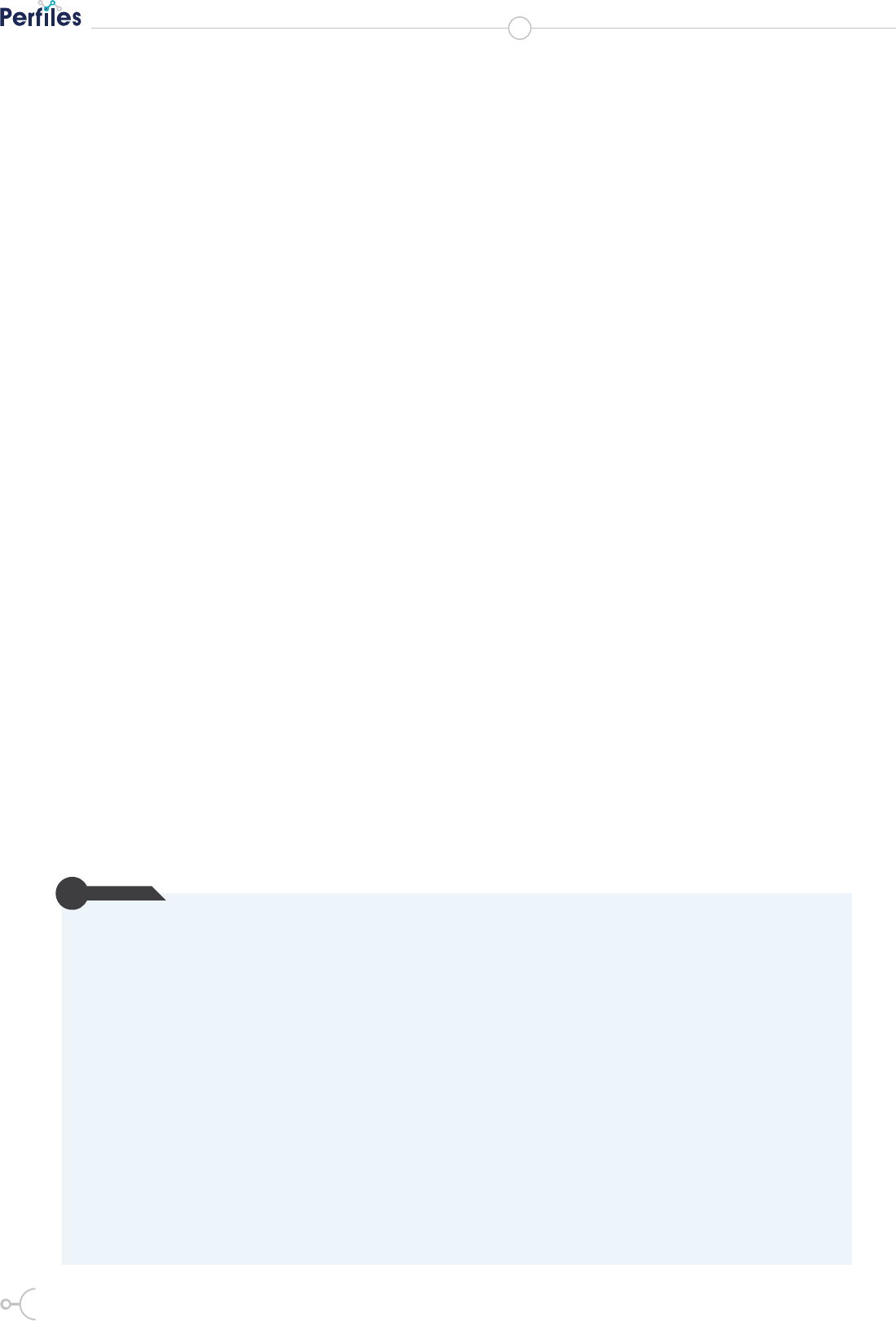
rugía Plástica del Hospital IESS Riobamba colocó injerto
de piel en herida de tobillo y pie izquierdo. Luego de esta
intervención la herida cicatrizó completamente.
III. DISCUSIÓN
El tétanos con mayor frecuencia es de tipo generalizado y
compromete los músculos esqueléticos de todo el cuerpo,
a veces se localiza en los músculos cercanos a una herida
por donde ingresó la toxina. A pesar de ser una enferme-
dad rara debe diagnosticarse ante la presentación clásica
de rigidez generalizada, trismus, risa sardónica y espas-
mos convulsivos dolorosos de los músculos esqueléticos
que se siguen de disfunción autonómica (1,2). El tétanos
evoluciona en tres fases: una fase de incubación usual-
mente silenciosa que empieza aun con una lesión mínima,
que en nuestra paciente se relaciona a la lesión postrau-
mática de la pierna izquierda que inicialmente consistía
García

72
Revista Cientíca
en una micro abrasión y posteriormente
evoluciono a ulcera de aproximadamen-
te 5 cm de diámetro; una fase de inva-
sión que se extiende desde la aparición
del trismo hasta el gran acceso de con-
tractura generalizada, que en la paciente
descrita tuvo lugar 10 días después del
traumatismo y una fase de estado ca-
racterizada por un fondo de contractura
generalizada de los músculos estriados,
con paroxismos sumamente dolorosos
durante los cuales se producen las com-
plicaciones. Nuestra paciente progresó a
esta fase y tuvo compromiso de la mus-
culatura ventilatoria. Por lo descrito po-
demos señalar que clínicamente nuestra
paciente desarrollo el cuadro de tétanos
descrito.
En la literatura revisada (6, 7, 8) se men-
ciona que el diagnóstico es esencialmente
clínico como corresponde al diagnóstico
realizado en nuestra paciente, ya que los
cultivos que se realizaron en laboratorio
tuvieron reporte de negativos en su totali-
dad. Siendo una patología de diagnóstico
clínico es importante diferenciar el téta-
nos de otras entidades que pueden oca-
sionar espasmos musculares localizados
o generalizados tales como (6,8):
• Infección dental, amigdalina, para-
mandibular: signos de infección local,
leucocitosis.
• Artritis temporomaxilar: trismo unila-
teral y muy doloroso.
• Ingestión de organofosforados: histo-
ria de ingestión, toxicología.
• Envenenamiento con estricnina: histo-
ria de ingestión, toxicología.
• Discinesias por neurolépticos: trismo
asociado a accesos oculocefalógiros,
unilateral.
• Convulsiones neonatales: Calcio séri-
co, glucemia, glucorraquia.
• Poliomielitis y meningoencefalitis: Es-
tado de consciencia alterado.
• Parálisis de Bell Afectación única del
nervio facial.
• Síndrome del hombre rígido Ausencia
de trismo o espasmos faciales.
Figura 1. Lesion en pierna izquierda a los 10 dias post- trauma
Figura 2. Estado de ulcera de pierna izquierda a su egreso de terapia
intensiva
Número 20 Vol. 2 (2018)
ISSN 2477-9105
73
• Traumatismos: contusión, fractura de
la mandíbula, cursan con trismo unila-
teral.
Esta patología se considera como una
urgencia médica, se debe noticar al
Ministerio de Salud Pública de forma
obligada y el tratamiento se realiza en
Terapia Intensiva; es de manejo gene-
ral con medidas de soporte; manejo de
la vía aérea por el riesgo de dicultad
respiratoria por espasmo laríngeo como
ocurrió con nuestra paciente; el trata-
miento de la puerta de entrada consiste
en desinfección y debridamiento quirúr-
gico. Consiste en administrar antibioti-
coterapia por vía sistémica con penicili-
na G a la dosis de 100.000-200.000 UI/
kg diarios durante 7 días. En caso de que
la penicilina esté contraindicada puede
usarse Metronidazol (6, 9, 10). Para
nuestra paciente se indicó Metronidazol
endovenoso por no disponer de penici-
lina G en nuestra institución en ese pe-
ríodo. La inmunoglobulina antitetánica
tiene como función neutralizar la toxina
circulante y la toxina libre en las heri-
das, logrando así disminuir la mortali-
dad; se administra por vía intramuscular.
Nuestra paciente recibió inmunoglobu-
lina antitetánica en una dosis total de
2000 unidades, medicación que fue faci-
litada por el Ministerio de Salud Pública
al momento de la noticación del caso.
La vacunación antitetánica debe ser sis-
temática para prevenir las recidivas ya
que el tétanos no es una enfermedad in-
munizante. La primera dosis se aplica
el primer día en un sitio distinto al de
la aplicación de inmunoglobulina anti-
tetánica. Para disminuir los espasmos
musculares es necesario administrar
miorrelajantes de preferencia las ben-
zodiacepinas; la paciente descrita en el
presente caso recibió diazepam. La mor-
talidad está relacionada con complica-
ciones infecciosas, respiratorias, cardio-
vasculares, metabólicas y del decúbito.
Las secuelas posibles son de tipo motor
y osteoarticular (11,12).
Figura 3. Postquirúrgico inmediato de injerto cutáneo
Condición actual de cicatrización
García
74
Revista Cientíca
En el Ecuador el programa de inmunizaciones ha inclui-
do el siguiente esquema de vacunación (13) :
- La vacunación comienza a los 2 meses de edad con la
vacuna pentavalente (DPT+HB+Hib), la segunda dosis a
los 4 meses de edad y la tercera dosis a los 6 meses de
edad
- La cuarta dosis corresponde a la administración de la
vacuna difteria, tétanos, tosferina (DPT) 1 año después
de la tercera dosis de pentavalente
- La quinta dosis, corresponde a la vacuna DT (toxoide
diftérico dosis normal, toxoide antitetánico) a los 5 años
de edad.
- La sexta dosis con vacuna DT (toxoide diftérico en do-
sis baja, toxoide antitetánico) a los 15 años de edad.
- Las mujeres de edad fértil, deben vacunase con DT y
completar esquema según historia vacunal; si no existiera
antecedente vacunal, se debe iniciar el esquema, conser-
vando los intervalos de 0, 1 mes, 6 meses, 1 año, 1 año
hasta completar las 5 dosis que requiere el esquema de
adulto.
Por medio del presente caso clínico invito a las autorida-
des sanitarias y al personal médico sanitario a realizar un
análisis y vigilancia de la situación en nuestro país sobre
los casos de tétanos reportados tanto en la provincia de
Cotopaxi y del Ecuador en forma general, teniendo como
base el informe epidemiológico SIVE ALERTA semana
52 del 2017 del Ministerio de Salud Pública, para que
se incrementen las campañas informativas a la población
ecuatoriana, sobre la importancia de la vacunación anti-
tetánica, en adultos y niños; además de
capacitar sobre las graves consecuen-
cias de no contar con la inmunización
antitetánica.
IV. CONCLUSIONES
El tétanos es una enfermedad grave que
afecta a las poblaciones no vacunadas o
mal vacunadas, es una toxico-infección
con una mortalidad que alcanza el 30%.
Para el desarrollo de la enfermedad se
ha identicado que existen las siguien-
tes condiciones: una vacunación antite-
tánica incompleta o ausente; una herida
contaminada por tierra o deyecciones
animales y condiciones de anaerobiosis
en la herida. Es necesario mejorar los es-
fuerzos por alcanzar mayor cobertura en
las inmunizaciones, así como mejorar el
estado de las heridas.
V. AGRADECIMIENTOS
Agradezco a Dios por ser la principal
fuente de sabiduría, a mi familia por su
comprensión y apoyo; a la paciente por
la colaboración y las personas que fa-
cilitaron la publicación de este caso clí-
nico.
R
eferencias
1. Enany S. Structural and functional analysis of hypothetical and conserved proteins of Clostridium
tetani. Journal of Infection and Public Health. Elsevier (2014) 7, 296—307. https://doi.org/10.1016/j.
jiph.2014.02.002
2. Armijo J, Soto Aguilar F, Brito C. Tétanos generalizado: caso clínico y revisión del tema, Gene-
ralized tetanus: clinical case report and review of the literature. Rev Chil Neuropsiquiatría 2012; 50
(4): 229-233 https://scielo.conicyt.cl/scielo.php?script=sci_arttext&pid=S0717-92272
3. González G, Leiva J, Rubio M. Tétanos y Botulismo. Medicine. 2018; 12(51):3000-9. https://doi.
org/10.1016/j.med.2018.03.002
4. Ministerio de Salud pública. Evaluación de la Estrategia Nacional de Inmunizaciones. Ecuador. 2017
5. SIVE – ALERTA noticación grupal .Subsecretaria de Vigilancia de la Salud Pública. Dirección Nacio-
nal de Vigilancia Epidemiológica. Ministerio de Salud Pública. Gaceta epidemiológica semanal nª52.2017.
6. Vermesse M, Bernard L. Tétanos. EMC. Tratado de Medicina. Volumen 20 n◦1 marzo 2016.ht-
tps:// doi.org/10.1016/S1636-5410(16)76380-X
Número 18 Vol. 2 (2018)
ISSN 2477-9105

75
7. Aquino Godim F. Tetanus. Facultad de Medicina Christus, Fortaleza, Brazil. 2014 Elsevier. Volu-
men 4, pp 498–499.
8. Brook I. Principles and Practice of Pediatric Infectious Diseases (Fifth Edition) 2018, Pages 99
Clostridium tetani (Tetanus). https://doi.org/10.1016/B978-0-323-40181-4.00188-2
9. Hassel B. Tetanus: Pathophysiology, Treatment, and the Possibility of Using Botulinum Toxin
against Tetanus-Induced Rigidity and Spasms. Toxins 2013, 5, 73-83. Doi:10.3390/toxins5010073.
https://www.ncbi.nlm.nih.gov/pubmed/23299659
10. Duque Sierra L, Sánchez Gómez DC. Tétanos: desde la prevención primaria hasta el diagnóstico
temprano y tratamiento oportuno ante desastres. Rev CES Salud Pública 2012; 3(2): 219-231 http://
revistas.ces.edu.co/index.php/ces_salud_publica/article/view/2234
11. Duarte Mote J, González Vargas A, Salvador Díaz Dr. Rubio J. Tétanos, experiencia de 10 años
en una unidad de cuidados intensivos de un Hospital General. Reporte de 3 casos. Volúmen XVIII,
Núm. 5 / Sep.-Oct. 2004pp 160-165
12. Díez Rodríguez M, C. González Maldonado, G. González Fernández C. Alonso P, Escriba-
no Romoa. El tétanos Madrid. Médico del Trabajo. SEMERGEN. 2005;31(6):259-6. https://doi.
org/10.1016/S1138-3593(05)72925-7
13. Esquema de Inmunizaciones, Ministerio de Salud Pública. Ecuador. 2016.
García